Synthèse des hormones thyroïdiennes (T3 et T4)
L3 médecine AMIENS 2012/2013 – S6 UE2 – Pr J KHATER - La thyroïde
1
La thyroïde
1 Généralités
- C’est la plus volumineuse des glandes endocrines (20 grammes).
- Elle se place au niveau de la trachée en avant de l’os hyoïde.
- Elle est très vascularisée.
- Elle est composée du point de vue histologique de follicules qui sont en fait des
vésicules lesquels sont entourés de cellules appelés thyrocytes. Les thyrocytes sont
des cellules épithéliales particulière avec à leur pôle apical des villosités.
- Ces vésicules contiennent la colloïde en plus ou moins grande quantité selon que la
thyroïde soit active ou non. En période d’activité de la thyroïde le volume de colloïde
est assez faible (car réservoir d’hormone).
- On retrouve également des cellules para-folliculaires : les cellules C. Ces cellules C
produisent des hormones à calcitonine qui n’est pas une hormone thyroïdienne et qui
intervient dans le métabolisme phosphocalcique.
2 Synthèse des hormones thyroïdiennes (T3 et T4)
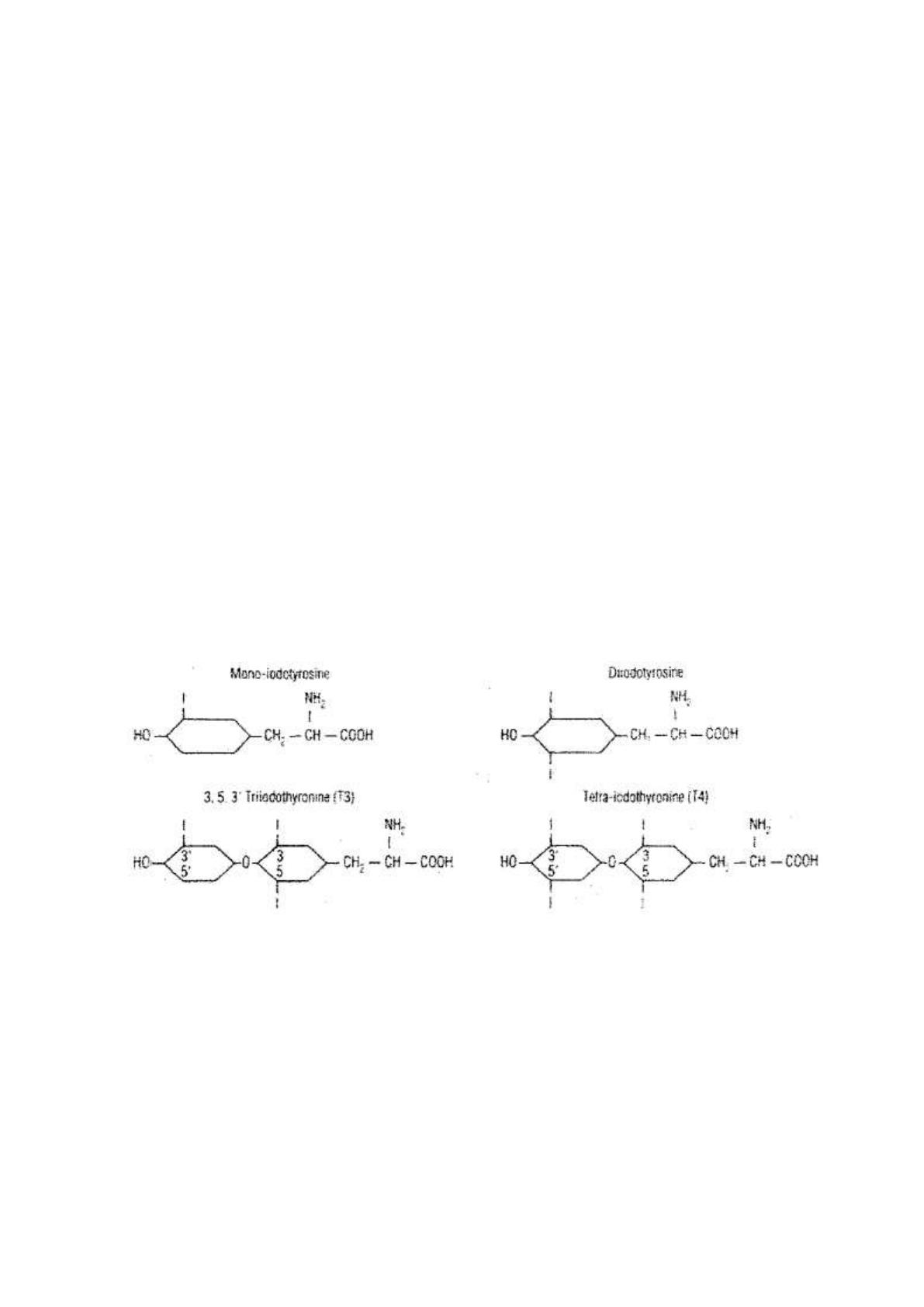
- Ce sont des hormones qui dérivent d’un acide aminé appelé tyrosine par iodation :
o Lorsqu’il y a un atome d’iode greffé on obtient la mono-iodo-tyrosine (MIT).
o Lorsqu’il y a deux atomes d’iodes greffés on obtient la di-iodo-tyrosine (DIT).
- Lorsque deux DIT se couplent on obtient la T4.
Lorsque un DIT et un MIT se couplent on obtient la T3.
- Le pôle basal des thyrocytes est en rapport avec des capillaires sanguins.
- La synthèse de T3 et T4 se fait à partir de deux substrats :
o L’iode.
o La thyroglobuline.
- La thyroglobuline :
o Elle est synthétisée par les thyrocytes à partir d’acides aminés et de glucides
captés dans le sang.
o C’est une glycoprotéine très longue (presque 3000 acides aminés) et des
radicaux tyrosyles.
o Une fois synthétisée elle va aller dans la colloïde par exocytose.
- L’iode :
o Il est capté par le thyrocyte dans le sang.
o Il est lui fournit par l’alimentation en quantité variable (beaucoup à la mer, peu à
la montagne).
L3 médecine AMIENS 2012/2013 – S6 UE2 – Pr J KHATER - La thyroïde
2
o L’ion est capté dans le sang sous forme ion I- qui est transformé dans le
thyrocyte soit en ion I+ soit en iode (I2) cela grâce à des enzymes appelés
peroxydases (par oxydation).
o On peut utiliser des inhibiteurs de la peroxydase pour limiter la production de T3
ou T4.
On peut agir aussi sur les substrats non pas en inhibant mais en entrant en
compétition avec la captation de l’iode grâce à des anions tels que le
perchlorate et l’oxycrat.
La présence d'une forte dose d'iode dans les thyrocytes entraine un blocage de
la synthèse.
Besoin quotidien = 150 mg/j.
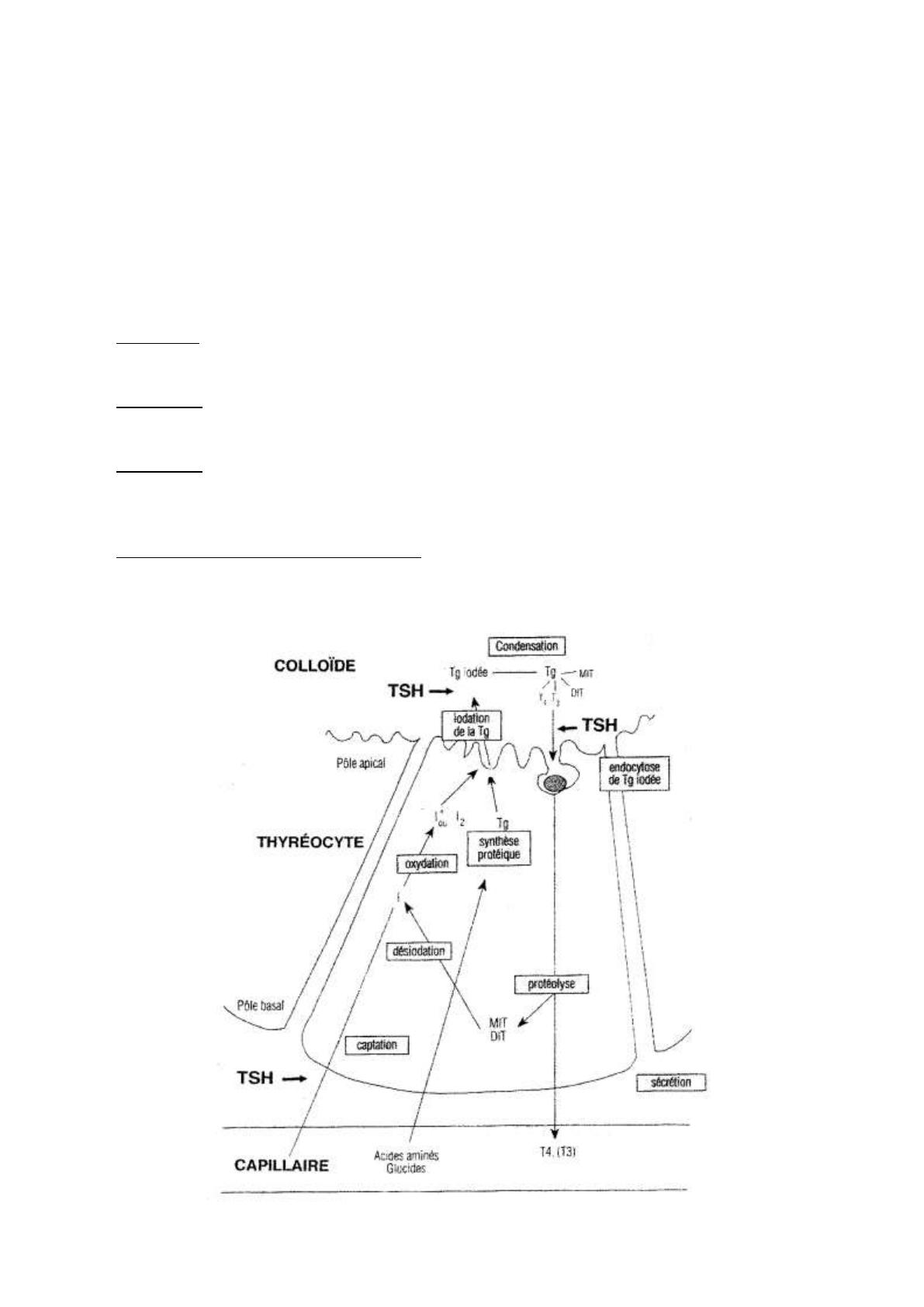
- 1er étape : iodation de la thyroglobuline (dans la colloïde). Il y a d’abord la fixation
des atomes d’iodes sur les résidus thyrosyl de la thyroglobuline, grâce à l’iodine-
transférase. Elle permet la synthèse de MIT et DIT.
- 2ème étape, la condensation (dans la colloïde) de :
o Deux molécules de DIT pour obtenir T4.
o D’une molécule de DIT et d’une molécule de MIT pour obtenir T3.
- 3ème étape. La dégradation de la colloïde, sous l’action d’enzymes protéolytiques,
libère :
o MIT et DIT qui seront recyclés.
o T3 et T4 qui vont pouvoir passer dans le sang.
- La thyrotropine (TSH) intervient lors :
o De la captation de l’iode.
o De l’iodation.
o De l’entrée de la thyroglobuline avec T3 et T4 dans le thyrocyte.

L3 médecine AMIENS 2012/2013 – S6 UE2 – Pr J KHATER - La thyroïde
3
3 Sécrétion
- La sécrétion se fait de manière stable dans la journée avec un tout petit maximum
nocturne.
- Elles sont sécrétées très tôt au cours de la vie fœtale (11ème SDD) sous l’effet d’une
thyrotropine fœtale (le fœtus reçoit très peu d’hormones thyroïdiennes maternelle).
- Par la suite la sécrétion varie très peu au cours de la vie.
- La sécrétion peut diminuer avec l’âge selon les individus, en particulier chez les
femmes.
4 Transport – Organe cible
- T3 et T4 n'ont pas le même rôle physiologique. T3 présente une action plus puissante.
T4 peut être convertie en T3 dans le sang (donc T4 = forme de "réserve" des
hormones thyroïdiennes).
- T3 et T4 circulent dans le sang liés à des protéines :
o La TBG (Thyroxine Binding Globuline) qui lie plus T4 et T3.
o La sérumalbumine (non-spécifique).
o La TBPA (Thyroxine Binding Pre-Albumine).
Autre réservoir d’hormone colloïde avec la thyroglobuline iodée, T3 et T4.
- La dégradation de l’hormone se fait dans le foie par des conjugaisons. Les
métabolites issus de sa dégradation sont éliminés dans l’intestin via la bile.
- Les récepteurs sont présentent un peu partout dans l’organisme. Les hormones
thyroïdienne n’ont pas d’organes cibles spécifiques.
- D’un point de vue général elles agissent sur la croissance et la maturation et sur le
métabolisme.
- Il existe deux hormones thyroïdiennes T3 et T4.
o La plus active des deux est T3.
o T4 est sécrété en plus grande quantité, si elle n’est pas très active en elle-
même, elle peut être convertie en périphérie (foie et rein) en T3, cela par
déiodisation.
- En même temps que cette conversion, il y a une quantité non négligeable de RT3
inactive (hormone T3-inverse).
- Il faut considérer T4 comme hormone de réserve et une pro-hormone de T3.
5 Mode d’action cellulaire
- C’est une hormone hydrophile, cependant elle agit via des récepteurs
intracellulaires.
- Elle rentre dans les cellules des tissus grâce à des systèmes de transports.
- Les récepteurs sont situés au niveau des cellules, le point d’impact étant l’ADN du
noyau.
- Leur action se traduit par :
o Une augmentation de transcription et de synthèse protéique. Exemple : la
Na+/K+-ATPase (protéine ubiquitaire).
o L’augmentation du nombre de mitochondrie.
- Les récepteurs ont beaucoup plus d’affinité pour T3 que T4.

L3 médecine AMIENS 2012/2013 – S6 UE2 – Pr J KHATER - La thyroïde
4
6 Effets biologiques
6.1 Croissance et développement
- Il y a augmentation des synthèses sous l’effet des hormones thyroïdiennes.
- Cela se manifeste dès la vie intra-utérine, les hormones thyroïdiennes étant
indispensables au bon développement et à la maturation du SNC.
- En cas de déficit d’hormones thyroïdiennes durant la vie utérine, il va avoir un retard de
croissance du cortex et du cervelet qu’il faudra traiter dès la naissance. C’est la raison
pour laquelle il y a un dépistage systématique à la naissance. Si on ne traite pas ce
déficit on aboutit au crétinisme thyroïdien.
- Après la naissance les hormones thyroïdiennes agissent en synergie avec l’hormone
de croissance pour :
o La croissance linéaire des os.
o La croissance de la peau et des phanères.
o Mais pas pour les viscères.
- Explique que le nanisme par déficit d’hormones thyroïdiennes n’est pas harmonieux.
6.2 Métabolisme
- Il s’agit d’une action stimulante sur le métabolisme.
- Les hormones thyroïdiennes augmentent la consommation en oxygène dans tous
les tissus.
- Pour ce qui est du métabolisme énergétique (lipides et glucides), il est augmenté par
l’action des hormones thyroïdiennes :
o Augmente l’oxydation du glucose.
o Augmente la possibilité de production de glucose par la néoglucogenèse.
o Augmente l’utilisation des réserves par la glycolyse.
o Augmente la lipolyse.
- Ces réactions anabolisantes ont pour conséquences une augmentation de la
calorigénèse c'est-à-dire la production de chaleur.
- En cas d’hyperthyroïdie du fait de l’augmentation des hormones thyroïdienne il y a :
o Une consommation exagérée de l’utilisation des réserves (amaigrissement).
o Utilisation des protéines musculaires (fonte musculaire).
o Production de chaleur, il est thermophobe. Il est toujours chaud.
o Hypersudation (transpiration).
o Polydipsie.
- En cas d’hypothyroïdie du fait du déficit en hormones thyroïdiennes il y a :
o Température centrale est diminuée. Il est frileux.
o Un hypo-métabolisme qui se traduit par une asthénie.
- Les hormones thyroïdiennes ont un effet par l’intermédiaire d’autres hormones dont
elles facilitent l’efficacité.
o L’adrénaline (hormone de la médullosurrénale) qui voit son efficacité augmenté
sous l’effet des hormones thyroïdiennes du fait de l’augmentation de ses
récepteurs.
L3 médecine AMIENS 2012/2013 – S6 UE2 – Pr J KHATER - La thyroïde
5
o Hormones du métabolisme énergétique : l’insuline, le glucagon, les
glucocorticoïdes (hyperglycémiante).
- En cas d’hypothyroïdie il y a une perte d’efficacité de ces hormones (et vice versa en
hyperthyroïdie).
- Clinique : il faudra souvent dans le traitement des hyperthyroïdies utiliser des β-
bloquants qui diminuent les effets de l’adrénaline.
6.3 Autres effets
- Pour permettre l’augmentation du métabolisme, il faut augmenter la ventilation
(augmentation de l’apport d’O2).
- Augmentation de la fonction cardiaque (augmentation de Fc et VES).
L’hypothyroïdie est liée à une bradycardie tandis que l’hyperthyroïdie est à l ‘origine
d’une tachycardie.
- Les hormones thyroïdiennes augmentent la formation de récepteurs au LDL-
cholestérol et ont donc tendance à diminuer le taux de cholestérol plasmatique.
- Les hormones thyroïdiennes sont nécessaires pour la conversion hépatique du
carotène en vitamine-A. En cas de déficit des hormones thyroïdiennes le carotène
s’accumule dans les tissus avec une coloration jaunâtre de la peau.
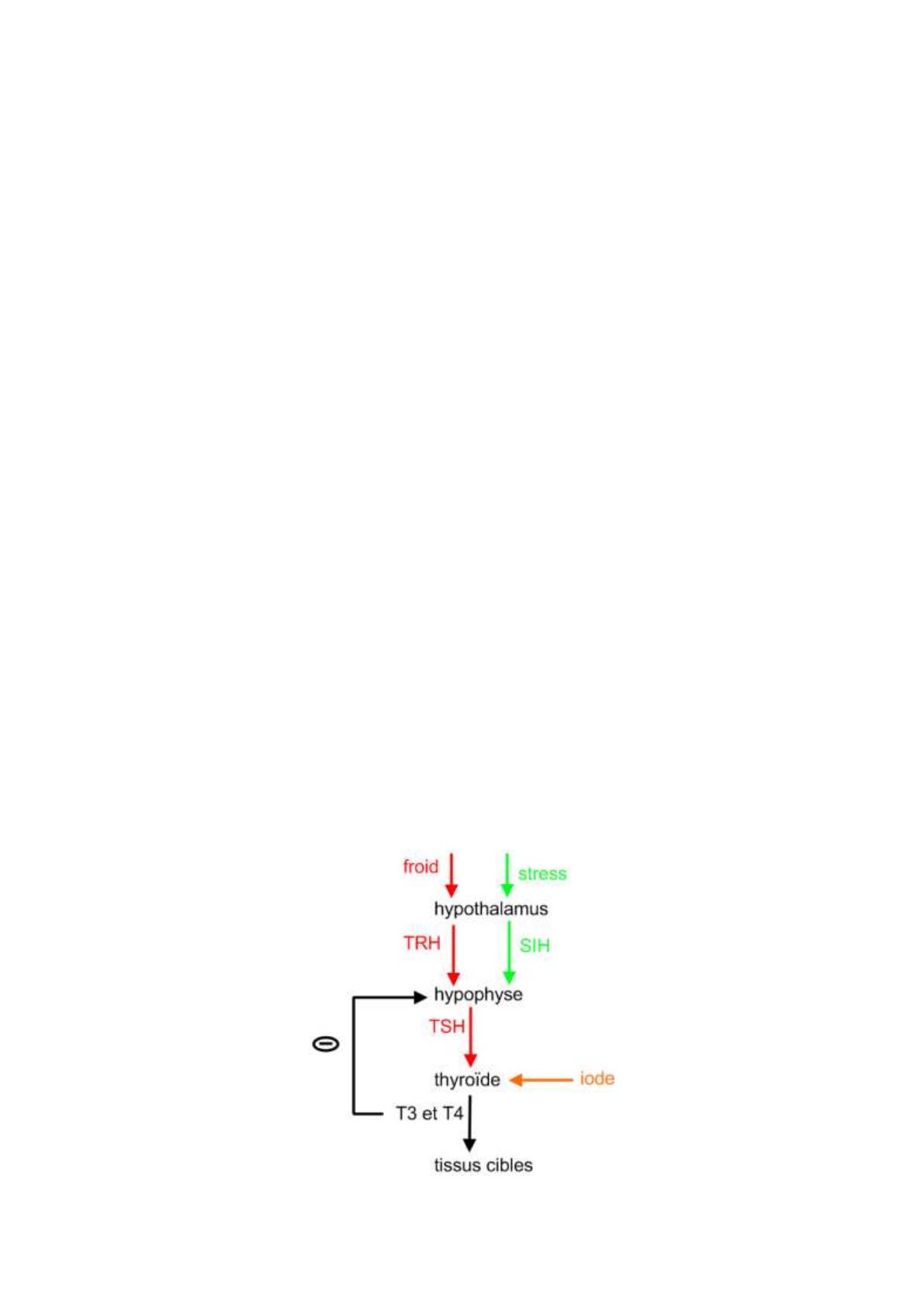
7 Contrôle de la sécrétion
- Au niveau de l’hypophyse il y a une thyréotropine antéhypophysaire qui intervient
dans le sens d’une facilitation dans toutes les étapes de la synthèse des hormones et
également dans sa libération.
- Cette thyréotropine (TSH) subit l’influence d’hormones hypothalamique :
o Une stimuline spécifique appelée thyréostimuline (TRH).
o Une statine non spécifique appelée somatostatine (SIH).
- Il y a un rétrocontrôle des hormones thyroïdiennes sur l’hypophyse (ce rétrocontrôle
est absent sur l’hypothalamus).
 6
6
 7
7
1
/
7
100%











